Розовые пятна и зуд у ребенка
Содержание статьи
Красные пятна на теле у ребенка: основные причины появления и методы лечения

Появление красных шелушащихся пятен на коже у взрослых вызывает беспокойство и множество вопросов, но не менее загадочными и тревожными являются такие высыпания на теле у ребенка. Красные пятна у детей чаще всего появляются по четырем причинам: аллергия, инфекционные заболевания, паразитарные болезни и пеленочный дерматит.
Появление красных пятен на детском теле провоцирует мгновенную панику родителей. Но не при каждом случае необходима срочная медицинская помощь, так как есть неопасные пятна у ребенка:
- Укусы комаров и мошек.
- Потница и опрелость.
- Долгое пребывание в памперсе.
Серьезными причинами, требующими быстрого обращения к специалисту, являются крапивница, инфекции (скарлатина, ветряная оспа, краснуха), системные болезни крови и сосудов.
Если появляются красные пятна на языке, обратите внимание на температуру и аллергенность пищи. Не исключены стоматиты и повреждения слизистой.
Частые причины, симптомы и лечение пятен на языке:
- Дефицит витамина Д — помимо пятен на языке у ребенка возникает повышенная потливость, медленное закрытие родничка, беспокойный сон, задержка роста зубов. Лечение — витамин Д, частые прогулки, разнообразное питание.
- Дисбактериоз после антибиотикотерапии. Помимо пятен ребенка беспокоит нарушение стула. В этой ситуации помогут пробиотики и диетотерапия.
- Аллергическая реакция — выявление аллергена и исключение контакта с ним.
- Глоссит — воспалительная реакция инфекционной или неинфекционной природы, бывает при анемии, стоматите, кариесе, дисбактериозе.
- Синдром Кавасаки — аутоиммунная болезнь, сопровождается высокой температурой и сыпью по всему телу. Лечение иммуноглобулинами, антикоагулянтами и аспирином.
На фото: стоматит у ребенка

Когда высыпания локализуются на щеке у ребенка, наиболее распространенным поводом является аллергическая реакция.
Покраснение детских щек иногда свидетельствует о перегреве ребенка или повышении температуры тела. Если появляются именно пятна, возможными причинами могут быть:
- Аллергия — чаще на сладкое, цитрусовые, ягоды и так далее. Пятна при этом шелушатся и чешутся. Устранение аллергена приведет к их исчезновению.
- Инфекционная эритема — до высыпания у ребенка начинается насморк и кашель, болит голова, тошнота и рвота. Возможна госпитализация, применяются противоаллергические и жаропонижающие средства.
- Детская розеола — герпетическая инфекция, проявления схожи с эритемой. Проходит самостоятельно.
- Атопический дерматит (лечение дерматита мазями описано тут) — пятна и покраснения по всему телу, лечение может включать в себя прием гормональных и антигистаминных препаратов.
Возникновение пятен на ногах связано с инфекциями, дерматозами, опрелостями.
Основные причины высыпания на ногах у детей:
- Потница, часто встречается у детей до года. Важно не перегревать ребенка, обрабатывать пятна детским кремом с пантенолом.
- Дерматомикоз — это грибковое заражение, пятна мокнущие, трескаются, чешутся. При подтверждении диагноза используется противогрибковая мазь.
- Инфекционный мононуклеоз сопровождается мелкими высыпаниями и увеличением лимфоузлов. Комплексная терапия по назначению педиатра.
- Краснуха — мелкие пятна в основном в местах сгиба рук и ног, на спине. Проходит заболевание самостоятельно за неделю.
- Псевдотуберкулез — редко встречается, проявляется покраснением ступней, нарушением пищеварения и температурой. Лечится антибиотиками.
На фото: потница у ребенка

Высыпания на ладонях могут быть вызваны многими факторами:
- Чесоточный клещ — появление пятен часто начинается между пальцами рук, быстро распространяется по всему телу. Лечится бензилбензоатом.
- Болезнь Лане (эритроз) — сосудистая сыпь на кистях и ступнях, наследственное заболевание. Не сопровождается зудом или жжением, специфического лечения нет. Для устранения покраснения могут использоваться гормональные мази.
- Контактный дерматит — при соприкосновении с высокоаллергичным веществом. Используются антигистаминные препараты.
- Укусы насекомых — могут быть на любой части тела. В этом случае поможет мазь фенистил или другие антигистаминные средства.
На фото: контактный дерматит

Почему появляются пятна на руках и что с ними делать:
- Аллергическая реакция — сыпь без других системных проявлений, без температуры, тошноты и так далее. Выявление аллергена совместно с аллергологом и антигистаминная терапия.
- Ветряная оспа — сыпь постепенно распространяется по всему телу. При тяжелом течении может быть назначен ацикловир, для снижения температуры — парацетамол.
- Если покраснели и шелушатся локти — возможно причина в дефиците йода или недостаточной работе щитовидной железы. Лечение определяет эндокринолог после постановки точного диагноза.
- Псориаз — специфические пятна, приподнятые над поверхностью кожи, сильно шелушатся и трескаются. Возникают в любой части организма. Вылечить заболевание невозможно, но можно добиться долгой ремиссии, важно соблюдать диету.
При псориазе важно соблюдать диету с ограничением острого, жареного, копченого, желательно вести пищевой дневник, поскольку у одних отмечается обострение на фоне меда, у других — на фоне цитрусов и т.д. Не стоит увлекаться гормональными средствами, они сушат кожу, ведут к стягиванию и шелушению. Не стоит забывать о витаминах группы В — они помогают восстанавливаться эпидермису.
Возникает агрессивная реакция организма на самого себя:
- Идиопатическая тромбоцитопеническая пурпура.
- Ювенильный ревматоидный артрит, болезнь Стилла.
- Склеродермия.
- Дерматомиозит.
- Системные васкулиты: геморрагический васкулит и узелковый периартериит.
Аллергические реакции могут наблюдаться у детей всех возрастов. Первый всплеск гиперчувствительности обычно появляется с полугода до года. Это связано с введением прикорма и аллергенных продуктов.
На фото: аллергия у ребенка

Но бывает, что красные пятна возникают у новорожденных малышей. Это объясняется внутриутробной сенсибилизацией организма. Если мама на последних сроках беременности сама перенесла аллергию или употребляла чрезмерное количество аллергенных продуктов, ребенок может родиться с красными пятнами на коже.
Также в течение первого месяца жизни аллергия у ребенка может возникнуть из-за несоблюдения кормящей мамой гипоаллергенной диеты или из-за неправильно подобранной смеси, если ребенок на искусственном вскармливании.
Следующий всплеск реакций гиперчувствительности обычно приходится на 3 года. Могут появляться красные пятна с ровной или шелушащейся поверхностью, иногда сопровождающиеся зудом. Локализация высыпаний наблюдается в самых различных местах, размеры могут варьироваться.
Большинство родителей именно с этого возраста разрешают детям употребление конфет и шоколада, которые являются мощнейшими аллергенами.
Выделяют заболевания с сыпью:
- Ветряная оспа вызывается вирусом герпеса. Страдают преимущественно дети дошкольного возраста. Проявляется высыпанием красными пузырьками, которые сильно чешутся. Крайне важно не расчесывать эти везикулы, особенно на лице, т.к. после сдирания покрышки на этом месте остаются небольшие шрамы.
- Краснуха. Это заболевание входит в календарь плановых прививок, поэтому сейчас встречается значительно реже, чем ранее. Но у непривитых детей краснуха характеризуется появлением мелких красных пятнышек, которые локализуются преимущественно на голове: лицо, шея, затылок — с последующим распространением на туловище и конечности. Появлению высыпаний предшествуют скудные катаральные симптомы: легкий кашель, скудное отделяемое из носа, признаки фарингита и конъюнктивита. Возможно увеличение шейных, околоушных, затылочных лимфоузлов.
- Корь также входит в число обязательных прививок. Если же ребенок не прошел плановую вакцинацию и заразился корью, то первый признак заболевания — резкое повышение температуры до 39-40◦С. Появляются конъюнктивит, светобоязнь, отек век, осиплость голоса, сухой кашель, насморк. Но главный симптом — это красные мелкие пятна на щеках, небе, которые на вторые сутки болезни сменяются появлением белых пятнышек с красной окантовкой. Затем высыпания распространяются по телу, сливаясь в единое яркое красное пятно.
- Скарлатина начинается остро с подъема температуры и симптомов интоксикации. На вторые сутки появляются красные пятна, способные за несколько часов покрыть все тело. Кожа при этом становится очень сухая. Главный симптом — скопление сыпи в виде полос в местах естественных сгибов: локтевые, паховые, подмышечные складки. Во рту сыпь устилает язык, миндалины и глотку, из-за чего стенки зева становятся ярко алыми, пылающими. На лице сыпь локализуется преимущественно на щеках, а носогубный треугольник остается бледным. На 3-5 сутки элементы сыпи начинают шелушиться.
- Детская розеола. Заболевание начинается остро с бессимптомного повышения температуры. На 3-5 сутки температура проходит, а на 6 день появляется розеолезная сыпь на лице, груди и животе с последующим распространением по всему телу. Болеют преимущественно дети до 2 лет.
На фото: детская розеола

Заболевание вызывается самкой клеща, которая проникает под эпидермис, прокладывая ход для откладывания яиц. На месте ее входа и выхода появляются красные пятна, которые соединяются между собой возвышающимися кожными валиками грязно-серого цвета.
Сыпь начинается между пальцами рук, с переходом на тыльную поверхность ладоней, сгибательную поверхность запястья и предплечья.
Это заболевание может дебютировать в любом возрасте. Конкретная причина болезни не выявлена, предрасполагающими факторами является наследственность, стрессы, нехватка витаминов, инфекции.
У детей в местах частого трения появляются покраснения — это первый симптом. Отличием от всех болезней, сопровождающихся красными пятнами, является шелушение и потрескивание, сильный зуд. При тяжелом течении увеличиваются лимфатические узлы, кожа отекает.
Совет врача
Не спешите давать детям шоколад, экзотические фрукты, майонез, кетчуп, сосиски, колбасы, морепродукты, а также любые, несвойственные вашему региону проживания продукты. Обязательно смотрите на упаковку — йогурты, творожки, соки и прочие продукты имеют маркировку, где указано, с какого возраста их можно давать детям. У малышей, склонных к аллергии, лучше подождать до 5-6 лет. Ребенок ничего не потеряет, его рацион и так разнообразен. Аллергия развивается быстро, а бороться с ней можно много лет.
Для устранения пятен используются следующие мази: салициловая, стероидная, гепариновая, папавериновая. Для приема внутрь врач может назначить седативные препараты, антигистаминные, глюконат кальция и так далее.
На фото: детский псориаз

Это сосудистое заболевание, причина которого до сих пор не ясна, не исключается инфекционная этиология. Поражаются мелкие и крупные сосуды.
Проявляется повышением температуры, высыпаниями в виде волдырей и сыпи, конъюнктивитом, тахикардией. Болезнь опасна кардиологическими и сосудистыми осложнениями.
Для лечения применяются аспирин и иммуноглобулины, антибиотики не эффективны.
Это воспаление кожи, вызванное взаимодействием физических, химических, механических факторов и присоединением микробов. Заболевание возникает у грудничков и связано с неправильным использованием подгузников, пеленок и несоблюдением мер личной гигиены.
К основным причинам относятся:
- Несвоевременная смена подгузников. Чрезмерно наполненный подгузник плохо впитывает мочу ребенка, в результате чего ее компоненты оказывают раздражающее действие на нежную кожу малыша. Такой же эффект наблюдается, если ребенку не сменить подгузник после акта дефекации.
- Неправильно подобранный подгузник. Очень важно покупать ребенку одноразовые средства гигиены строго по размеру, т.к. из больших моча будет вытекать, не успев впитаться. В результате кожа ребенка снова будет подвержена контакту с мочой. А маленькие подгузники передавливают паховые сосуды, нарушая кровоснабжение в этой области.
Очень важно обращать внимание на толщину подгузника и его способность пропускать воздух. Чем толще его структура, тем меньше доступа воздуха к коже промежности, а, значит, усиление влажности и повышение температуры в этой области. В таких условиях существует риск присоединения инфекции.
К системным заболеваниям, которые встречаются преимущественно у детей относят:
- Идиопатическую тромбоцитопеническую пурпуру. Заболевание характеризуется появлением красных пятен — результат кровоизлияний под кожу. Типичное место локализации — это нижние конечности: ступни, задняя поверхность голени и слизистая полости рта. Также для этого заболевания характерны частые и длительные кровотечения: из носа, десен, реже проявляется кишечными кровотечениями.
- Болезнь Стилла, как разновидность ювенильного ревматоидного артрита, начинается остро с подъема температуры и появления розовых и красных пятен, расположенных на животе, груди и конечностях. Пятна не имеют субъективных ощущений и при надавливании исчезают. Их количество увеличивается и приобретает более яркий оттенок при подъеме температуры и обострении заболевания.
- Геморрагичесий васкулит проявляется петехиальной симметричной сыпью на стопах и нижней части голени. Высыпания усиливаются к концу дня, если ребенок длительное время пребывал в вертикальном положении.
- Узелковый полиартериит характерен появлением древовидного ливедо, по ходу которого имеются болезненные узелки. Также могут наблюдаться петехиальные высыпания, папулы.

Гемангиома — доброкачественная опухоль, которая возникает у ребенка как в первые недели жизни, так и в любое другое время. Активно растет либо или застывает. У детей первого года жизни бывает инволюция (обратное развитие).
Опасность гемангиомы в том, что в ней могут скапливаться тромбоциты, а это приводит к их снижению в крови. В результате повышается риск кровотечения. Также возможно занесение инфекции при повреждении опухоли.
Прежде чем начинать лечение красных пятен различными средствами, необходимо обязательно показать ребенка дерматологу. А использование любых красящих лекарственных средств может смазать клиническую картину и сбить врача с правильного диагноза. Правильно определить причину появления красных пятен на коже у ребенка сможет только врач при личном осмотре.
Данная статья проверена действующим квалифицированным врачом Виктория Дружикина и может считаться достоверным источником информации для пользователей сайта.
Оцените, насколько была полезна статья
Проголосовало 3 человека,
средняя оценка 5
Остались вопросы?
Задайте вопрос врачу и получите консультацию аллерголог-иммунолога, консультацию педиатра в режиме онлайн по волнующей Вас проблеме в бесплатном или платном режиме.
На нашем сайте СпросиВрача работают и ждут Ваших вопросов более 2000 опытных врачей, которые ежедневно помогают пользователям решить их проблемы со здоровьем. Будьте здоровы!
Источник
Розовый лишай у ребенка (Болезнь Жибера, Питириаз розовый, Розеола шелушащаяся)
Розовый лишай у ребенка — это кожное заболевание инфекционно-аллергической природы, которое принадлежит к группе папулезно-сквамозных дерматозов. Патология проявляется зудящими красными высыпаниями на туловище, лице и волосистой части головы, которые покрыты тонкими чешуйками и напоминают папиросную бумагу. Для диагностики заболевания проводится тщательный осмотр кожных покровов, назначаются лабораторные тесты (гемограмма и биохимический анализ крови, микроскопия чешуек, серологические исследования). Лечение включает рациональный уход за поврежденной кожей, местные средства с гормонами и антигистаминными препаратами для снятия зуда и дискомфорта.
Общие сведения
Розовый лишай (болезнь Жибера, питириаз розовый, розеола шелушащаяся) по клинической классификации в дерматологии относят к папулосквамозным дерматозам, к той же группе, что и псориаз. Патология составляет до 3,5% среди всех случаев дерматозов детского возраста. Она встречается с одинаковой частотой у мальчиков и девочек, пик заболеваемости приходится на возраст 10-18 лет. Младших школьников и дошкольников розовый лишай поражает редко, а случаи болезни у малышей до 2 лет не зафиксированы.
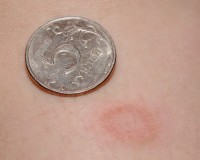
Розовый лишай у ребенка
Причины
Этиология заболевания до сих пор не установлена. Большинство ученых сходятся во мнении, что питириаз провоцируется у ребенка вирусами герпеса 6 и 7 типа, но убедительные научные доказательства этого факта отсутствуют. Другая теория причиной болезни называет аллергизацию организма, вызванную хроническими инфекционными очагами. Среди предрасполагающих факторов лишая у детей называют вирусные кишечные и респираторные инфекции, склонность к аллергическим реакциям.
Основной провоцирующий фактор развития заболевания — снижение иммунитета, что обуславливает высокую частоту встречаемости розового лишая весной и осенью, в периоды сезонных авитаминозов. Риск появления дерматоза увеличивается при острых травмах кожи (порезах, ссадинах, ушибах), при неправильном уходе за телом (несоблюдении гигиены, использовании слишком грубых мочалок и полотенец, косметики с аллергенами и вредными синтетическими компонентами).
Патогенез
Механизм развития болезни Жибера окончательно не изучен. Предположительно, розовый лишай имеет инфекционно-аллергическую природу. Типичные кожные изменения вызваны воспалительными изменениями в толще эпидермиса и дермы, образованием цитокинов, иммунных комплексов и иммуноглобулинов. Эти реакции приводят к нарушению процессов кератинизации, избыточному образованию ороговевших клеток.
Симптомы
Розовый лишай преимущественно дебютирует продромальными расстройствами, которые включают головные боли, ломоту в теле, недомогание и слабость. Они возникают за 1-3 дня до специфических кожных очагов. Большинство детей не замечает этих признаков или не акцентирует на них внимание, считая обычной усталостью, поэтому симптомы выявляются только при подробном опросе ребенка и родителей на приеме у врача.
В 80% случаев дерматоз проявляется материнской бляшкой — большим красным пятном округлой или овальной формы, края которого слегка возвышаются над поверхностью кожи. Эпидермис в области поражения покрыт небольшими беловатыми чешуйками, которые внешне напоминают папирусную бумагу. Бляшка имеет типичную локализацию: спина, живот или грудь, иногда у ребенка поражается лицо и волосистая часть головы. На ногах розовый лишай не возникает.
Постепенно происходит распространение кожных поражений от первичного очага в разные стороны. Вокруг большой бляшки появляются небольшие красные пятна и волдыри, внешне напоминающие крапивницу, которые имеют четкие границы и округлые очертания. По форме они похожи на «медальоны», располагаются по линиям Лангера. Высыпания покрываются такими же чешуйками, как и материнская бляшка. Иногда образуются крупные пузыри, наполненные прозрачным содержимым.
В детском возрасте розовый лишай Жибера характеризуется более активным воспалительным процессом и инфильтрацией, по сравнению со взрослыми, поэтому элементы сыпи сопровождаются интенсивным зудом и дискомфортом. Неприятные кожные и субъективные симптомы сохраняются у ребенка в течение 4-8 недель. В большинстве случаев питириаз возникает один раз в жизни, но бывают случаи рецидива дерматоза.
Осложнения
Если лечение не проводится, ребенок может расчесывать кожу до крови, что является входными воротами для бактериальной инфекции. При этом развивается пиодермия — множественные гнойничковые высыпания на коже, сопровождающиеся болезненностью, зудом, жжением. Еще одно возможное осложнение дерматоза — экзематизация, которая характеризуется появлением типичных для экземы поражений кожи на участках, где возник розовый лишай.
Диагностика
Для постановки предварительного диагноза достаточно клинического осмотра у детского дерматолога, который выявляет материнскую бляшку, «медальоны» и другие характерные проявления розового лишая. Диагностическую ценность имеет установление связи между началом сыпи и перенесенной вирусной инфекцией, переохлаждением, снижением иммунитета. Чтобы верифицировать диагноз и обосновать лечение, назначаются лабораторные методы:
- Анализы крови. В показателях гемограммы врач обращает внимание на уровень лейкоцитов и соотношение разных форм, что может указать на существующий вирусный или иммунный воспалительный процесс в организме ребенка. По показаниям рекомендуют биохимическое исследование крови, оценку острофазовых белков и расширенную иммунограмму.
- Микроскопия соскоба кожи. Некоторые элементы розового лишая напоминают микотическую инфекцию. Чтобы правильно подобрать лечение, врач исследует образец чешуек под микроскопом: если мицелий грибов при диагностике не обнаружен, подтверждается диагноз болезни Жибера.
- Серологические реакции. У детей из групп риска необходимо исключить сифилитическую розеолу, для чего применяют ряд лабораторных методов. Для скрининговой диагностики используется РИФ, а при сомнительных результатах исследование дополняют реакцией Вассермана (РСК) и реакцией иммобилизации бледных трепонем.
Лечение розового лишая у ребенка
Лечение начинается с адекватных гигиенических мер, модификации диеты и образа жизни. Чтобы не провоцировать новые высыпания, необходимо максимально ограничить травматизацию кожи. Поэтому врачи разрешают короткий гигиенический душ 1 раз в день с использованием гипоаллергенного мыла или геля. После купания нельзя растирать тело ребенка полотенцем. Одежда должна быть из натуральных тканей, не вызывающих потливость и раздражения.
Поскольку розовый лишай может быть связан с аллергизацией организма, лечение дополняют гипоаллергенной диетой. Из рациона исключают мед, цитрусовые, орехи и другим продукты, которые чаще всего приводят к сенсибилизации ребенка. Детям запрещают загорать и длительное время находится на солнце. Поскольку кремы с SPF могут вызвать дополнительное раздражение кожи, их не применяют; если лишай возник летом, то воздерживаются от длительных прогулок на открытом солнце.
Зачастую заболевание не требует медикаментозных мероприятий, самостоятельно разрешается спустя 1-1,5 месяца. Медикаментозное лечение требуется при интенсивных субъективных симптомах лишая или в случае обширного поражения кожного покрова. Для терапии болезни Жибера детям назначают препараты из нескольких фармакологических групп:
- Кортикостероиды. Лечение дискомфорта и зуда, связанных с дерматозом, проводится с помощью кремов и мазей с топическими противовоспалительными гормонами. Детям наносят невсасывающиеся составы с минимальной концентрацией глюкокортикоидов.
- Антигистаминные средства. Таблетированные лекарства рекомендованы при сильном отеке кожи и мучительном зуде, который не купируется местными средствами. Обычно используют современные медикаменты 2-3 поколения, которые хорошо переносятся ребенком и не вызывают сонливости.
- Гипосенсибилизирующие препараты. В детской дерматологии вводят тиосульфат натрия в виде перорального раствора или внутривенных инъекций. Он обладает высокой способностью к детоксикации, эффективен для купирования активного иммунного воспалительного процесса.
- Антибиотики. Противомикробное лечение назначается по строгим показаниям, если у ребенка диагностированы хронические очаги инфекции (тонзиллит, риносинусит, холецистит). Подбор терапии осуществляют эмпирическим путем, в основном применяют макролиды и пенициллины.
Прогноз и профилактика
У большинства детей выздоровление занимает 1-2 месяца, а своевременно начатое лечение ускоряет этот процесс. Осложнения при розовом лишае отмечаются редко, они не опасны для жизни, поэтому прогноз для всех вариантов течения розового лишая благоприятный. Учитывая неясные этиопатогенетические особенности питириаза, меры специфической профилактики не разработаны. Рекомендуются предупреждение вирусных болезней и санация хронических очагов инфекции.
Источник